2012年度の北陸生殖医学会が、6月3日の日曜日午後に、金沢駅西保健所健康ホールで開催されました。金沢たまごクリニックは、「当院における胚盤胞の評価と年齢別臨床成績の検討」という演題で発表しました。
当院における胚盤胞の評価と年齢別臨床成績の検討
新 博美、橋爪淳子、前多亜紀子、丹羽幸子、中橋美貴子、北元香菜子
藤井玲名、田中真理、道倉康仁
(金沢たまごクリニック)
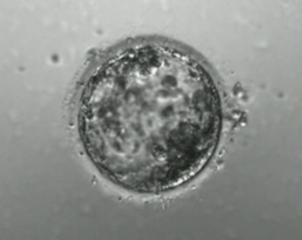
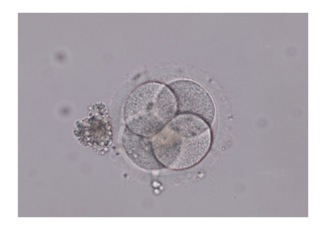
【目的】内細胞塊(ICM)のグレードより栄養外胚葉(TE)のグレードが妊娠率や妊娠継続率に影響があるとの報告がある。そこで、当院での臨床成績について年齢別に検討した。
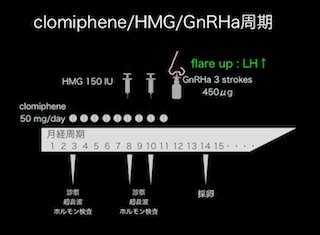
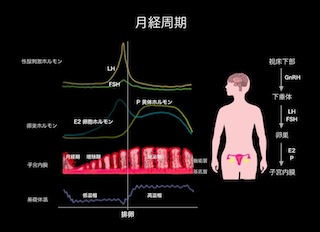
【方法】2009年1月~2011年12月に当院でホルモン補充周期にて単一胚盤胞移植を行った238周期(35.6歳±3.8歳)を対象とした。胚移植時のICMおよびTEをGardner分類し、胚盤胞発生日別での臨床的妊娠率と流産率を35歳以下と36歳以上で比較検討した。
【結果】day5発生胚での35歳以下の妊娠率はAA72.2%(13/18)、BA72.7%(8/11)、AB40.0%(6/15)、BB51.7%(15/29)、36歳以上は66.7%(10/15)、44.4%(4/9)、46.2%(6/13)、59.4%(19/32)、day6発生胚での35歳以下の妊娠率は0%(0/4)、60.0%(3/5)、37.5%(3/8)、60.0%(12/20)、36歳以上は25.0%(1/4)、50.0%(3/6)、37.5%(3/8)、41.5%(17/41)とTEの良好な胚盤胞移植で高い妊娠率がみられた。day5発生胚での35歳以下の流産率は15.4%(2/13)、12.5%(1/8)、0%(0/6)、20.0%(3/15)、36歳以上は20.0%(2/10)、0%(0/4)、0%(0/6)、63.2%(12/19)、day6発生胚での35歳以下の流産率は-%(0/0)、0%(0/3)、66.7%(2/3)、58.3%(7/12)、36歳以上は0%(0/1)、0%(0/3)、66.7%(2/3)、52.9%(9/17)とTEの不良なday6発生胚で流産率が高かった。
【結論】ICMがGardner分類のB以上の胚盤胞では、年齢に関係なくICMのグレードよりTEのグレードが妊娠に影響を与え、その後の継続にも影響していると考えられた。